Clostridium : comprendre les infections, les risques et les traitements
Le clostridium est une bactérie anaérobie responsable de nombreuses infections graves, dont certaines formes de colites, gangrènes gazeuses ou intoxications alimentaires, souvent associées aux milieux hospitaliers.
Qu’est-ce que le clostridium ?
Le clostridium est un genre de bactéries très répandu dans l'environnement. On le retrouve dans les intestins humains, la terre, l'eau et les surfaces hospitalières. Ce sont des bactéries dites anaérobies, c'est-à-dire qu'elles se développent sans oxygène. Le clostridium forme des spores, une forme dormante capable de résister à la chaleur, aux désinfectants et aux antibiotiques. Quand les conditions sont favorables, la spore devient active et produit des toxines dangereuses pour l'organisme.
Pourquoi l’infection à Clostridium difficile est-elle fréquente à l’hôpital ?
Clostridium difficile est la première cause de diarrhée infectieuse dans les hôpitaux. Cette bactérie se développe après la prise d'antibiotiques. Ces médicaments détruisent la flore intestinale normale. C. difficile profite de ce déséquilibre pour coloniser l'intestin et libérer des toxines. Les symptômes sont : diarrhée aqueuse, fièvre, douleurs abdominales, nausées. Dans les cas graves, cela peut mener à une colite pseudo-membraneuse, une perforation intestinale ou même la mort.
Pourquoi l’hygiène des mains est-elle essentielle contre le clostridium ?
Le clostridium se transmet par contact avec des surfaces contaminées par des selles infectées. Les spores résistent aux désinfectants standards. Le lavage des mains à l'eau et au savon est essentiel, surtout en milieu hospitalier. Les gels hydroalcooliques sont moins efficaces contre les spores. Le port de gants et l'usage d'instruments stériles à usage unique limitent aussi la propagation.
Quels sont les risques liés au Clostridium dans l’alimentation ?
Certains clostridium comme C. perfringens peuvent provoquer une intoxication alimentaire. Cela survient lorsqu'on consomme des aliments mal conservés ou réchauffés trop tard après cuisson. Les spores résistent à la chaleur. Elles se réactivent dans l'aliment et produisent des toxines. Cela provoque diarrhée et crampes. Les symptômes disparaissent en moins de 24h, mais peuvent être graves chez les personnes fragiles. Il faut réfrigérer rapidement les restes de viande cuite et bien les recuire avant de les consommer.
Clostridium difficile : reconnaître les symptômes pour un meilleur traitement
Une infection par Clostridium difficile peut provoquer une variété de symptômes, dont l'intensité varie d'une personne à l'autre. Généralement, ces manifestations apparaissent entre 5 et 10 jours après le début d'un traitement antibiotique, mais elles peuvent survenir à d'autres moments. Les clostridium difficile symptômes les plus courants incluent une diarrhée aqueuse, souvent abondante, ainsi que des douleurs abdominales accompagnées de crampes. Une légère à modérée fièvre peut également se manifester, tout comme des nausées, qui sont moins fréquentes mais peuvent parfois entraîner des vomissements. De plus, la douleur et l'inconfort peuvent provoquer une perte d'appétit. Dans certains cas, les symptômes peuvent devenir graves, nécessitant une attention médicale urgente. Il est donc crucial de reconnaître ces signes pour un diagnostic rapide et un traitement approprié.
Clostridium difficile traitement : stratégies efficaces pour prévenir les complications
Le traitement de Clostridium difficile est crucial pour prévenir les complications associées à cette infection, qui touche particulièrement les personnes vulnérables. Les approches thérapeutiques se concentrent sur l'élimination de l'infection, la restauration de la flore intestinale et la prévention des récidives. Le choix du clostridium difficile traitement dépend de la gravité de l'infection et de facteurs de risque, tels que l'âge et les antécédents médicaux. L'antibiothérapie constitue le traitement de première ligne, avec des options comme la vancomycine, administrée par voie orale à raison de 125 mg quatre fois par jour pendant 10 jours. Pour les cas récurrents, la durée peut être prolongée. La fidaxomicine, à 200 mg deux fois par jour pendant 10 jours, est également recommandée pour son efficacité et sa capacité à réduire le risque de récidive. Dans certains cas, le métronidazole peut être utilisé, bien que son efficacité soit moins optimale.
L’impact de clostridium difficile sur l’aspect des selles chez les patients
Les infections causées par Clostridium difficile entraînent des changements significatifs dans l'aspect des selles, ce qui peut aider au diagnostic et au suivi de la maladie. Les patients peuvent éprouver une diarrhée fréquente, souvent caractérisée par des selles liquides et parfois accompagnées de mucus ou de sang. Initialement, la diarrhée se présente sous forme de selles aqueuses, pouvant survenir plusieurs fois par jour. À mesure que l'infection progresse, les selles peuvent devenir muqueuses, indiquant une irritation de la muqueuse intestinale. Dans les cas plus graves, des traces de sang peuvent apparaître, signalant une inflammation sévère ou des lésions dans le côlon. L’aspect selles clostridium difficile est donc un élément essentiel pour évaluer la gravité de l'infection et l'efficacité du traitement administré. Une attention particulière à ces modifications est cruciale pour une prise en charge adéquate.
Clostridium difficile est-ce grave ? comprendre les enjeux de cette infection
Les infections dues à Clostridium difficile peuvent être très préoccupantes, surtout chez les individus fragiles. Bien que certaines formes de cette infection soient légères, d'autres peuvent provoquer des complications graves, rendant ainsi la détection précoce des symptômes cruciale pour un traitement efficace. Clostridium difficile est ce grave ? La réponse dépend de plusieurs éléments, tels que l'âge et l'état de santé général du patient, ainsi que le contexte de l'infection. Les personnes âgées, en particulier celles de plus de 65 ans, ainsi que celles ayant récemment été hospitalisées ou prenant des antibiotiques, sont particulièrement vulnérables. Les symptômes à surveiller incluent souvent des épisodes de diarrhée aqueuse, qui peuvent varier en intensité. Il est donc essentiel de rester attentif aux signes d'infection pour assurer une prise en charge rapide et adaptée.
Clostridium difficile et cancer : un lien inquiétant à explorer davantage
Des recherches récentes ont révélé un lien préoccupant entre Clostridium difficile et l'apparition de certains types de cancers, en particulier le cancer colorectal. Cette connexion clostridium difficile cancer soulève des interrogations importantes concernant la prévention et le traitement des infections à C. difficile chez les individus vulnérables, notamment ceux à risque accru de développer des cancers. Il a été démontré que cette bactérie n'est pas seulement responsable d'infections intestinales, mais pourrait également contribuer à la transformation de cellules saines en cellules cancéreuses. Ce phénomène est inquiétant, surtout chez les jeunes adultes, dont le taux de cancer colorectal a augmenté ces dernières années. Une étude de Johns Hopkins Medicine a révélé que plus de la moitié des patients atteints de cancer colorectal avaient des biofilms bactériens, incluant C. difficile, ce qui suggère que cette bactérie pourrait jouer un rôle dans la carcinogenèse et le développement de tumeurs malignes.
Clostridium jejuni : la bactérie invisible derrière les infections gastro-intestinales
Clostridium jejuni est une bactérie à Gram négatif, souvent négligée, mais qui joue un rôle majeur dans les infections gastro-intestinales. Principalement isolée dans les intestins des volailles, ainsi que chez d'autres animaux comme les ruminants et les porcs, Clostridium jejuni se développe dans des environnements intestinaux, ce qui contribue à sa résistance. La contamination humaine survient principalement par la consommation de viande crue ou mal cuite, en particulier la volaille, ainsi que par le lait cru et ses dérivés. L'importance de cette bactérie dans les maladies d'origine alimentaire est croissante, et elle est souvent sous-estimée par rapport à d'autres pathogènes. En conséquence, une sensibilisation accrue est nécessaire pour prévenir les infections liées à Clostridium jejuni, notamment par des pratiques de cuisine sûres et une bonne hygiène alimentaire. Une meilleure compréhension de ses modes de transmission peut contribuer à réduire les risques pour la santé publique.
Clostridium welchii : le danger caché des toxines et des infections post-chirurgicales
Clostridium welchii est souvent impliqué dans des infections post-chirurgicales et des cas de septicémie, en particulier chez les individus immunodéprimés ou souffrant de maladies chroniques. La transmission de cette bactérie se fait généralement par ingestion d'aliments contaminés ou par des blessures ouvertes en milieu hospitalier. Les symptômes d'infection peuvent varier, allant de douleurs abdominales aiguës à des manifestations plus graves telles que la nécrose des tissus. Le traitement repose principalement sur l'administration d'antibiotiques et, dans certains cas, sur des interventions chirurgicales pour éliminer les tissus nécrosés. La prévention passe par une bonne hygiène alimentaire et des soins appropriés des plaies. La prise de conscience et la vigilance face à Clostridium welchii sont essentielles pour réduire les risques d'infections graves.
Costridium botulinum : la bactérie redoutable qui transforme vos plats en poison
Clostridium botulinum est une bactérie anaérobie, célèbre pour sa capacité à produire une toxine redoutable, responsable du botulisme. Cette maladie rare mais grave survient principalement par l'ingestion d'aliments contaminés, souvent mal conservés, où les spores de Clostridium botulinum peuvent germer et produire la toxine. En raison de sa résistance aux conditions extrêmes, notamment la chaleur et l'acidité, la bactérie représente un risque majeur dans la conservation des aliments. Les symptômes du botulisme incluent une paralysie musculaire et peuvent être fatals sans traitement approprié. La morphologie de Clostridium botulinum, un bacille Gram positif, est caractéristique des clostridies, avec une taille variant de 4 à 8 μm. En milieu de culture, cette bactérie dégage une odeur de beurre rance, signe de décomposition anaérobie. La vigilance dans la préparation et la conservation des aliments est essentielle pour prévenir les infections dues à Clostridium botulinum.
Quelles sont les populations à risque face au clostridium ?
Les personnes âgées, les patients hospitalisés, les personnes sous antibiotiques ou chimiothérapie sont particulièrement vulnérables aux infections à clostridium. L'usage répété ou prolongé d'antibiotiques favorise l'apparition de ces infections. Certains médicaments, comme les inhibiteurs de la pompe à protons, augmentent aussi le risque. Chez ces patients, le clostridium peut évoluer vers des formes sévères voire mortelles.
Pourquoi la greffe fécale est-elle un traitement pour Clostridium difficile ?
La greffe fécale consiste à transférer le microbiote intestinal d'un donneur sain à un patient souffrant de dysbiose. Elle est particulièrement efficace contre les infections récidivantes à Clostridium difficile. Elle restaure une flore bactérienne fonctionnelle et bloque la prolifération de C. difficile. C'est une alternative prometteuse aux traitements antibiotiques qui échouent. Des études montrent plus de 85 % de réussite avec cette méthode.
Quelles sont les formes graves du clostridium à connaître ?
Le clostridium peut provoquer des formes sévères d'infection. L'entérite nécrosante (ou pigbel) touche surtout l'intestin grêle dans des zones à carence protéique. La gangrène gazeuse est causée par des toxines qui détruisent les tissus et génèrent des gaz. L'infection pelvienne peut survenir après un accouchement ou un avortement non stérile. Dans ces cas, la chirurgie est souvent nécessaire pour retirer les tissus nécrosés, en plus d'un traitement antibiotique agressif.
Comment diagnostiquer et surveiller les infections à clostridium ?
Les infections à clostridium sont diagnostiquées par analyse de selles, de sang ou de tissus. Les radiographies peuvent montrer la présence de gaz dans les tissus infectés. Les autorités sanitaires, comme l'Agence de la santé publique du Canada, assurent une surveillance continue. Des lignes directrices sont publiées pour aider les hôpitaux à limiter les éclosions. Ces données servent aussi à améliorer les protocoles de soins et à renforcer la prévention.
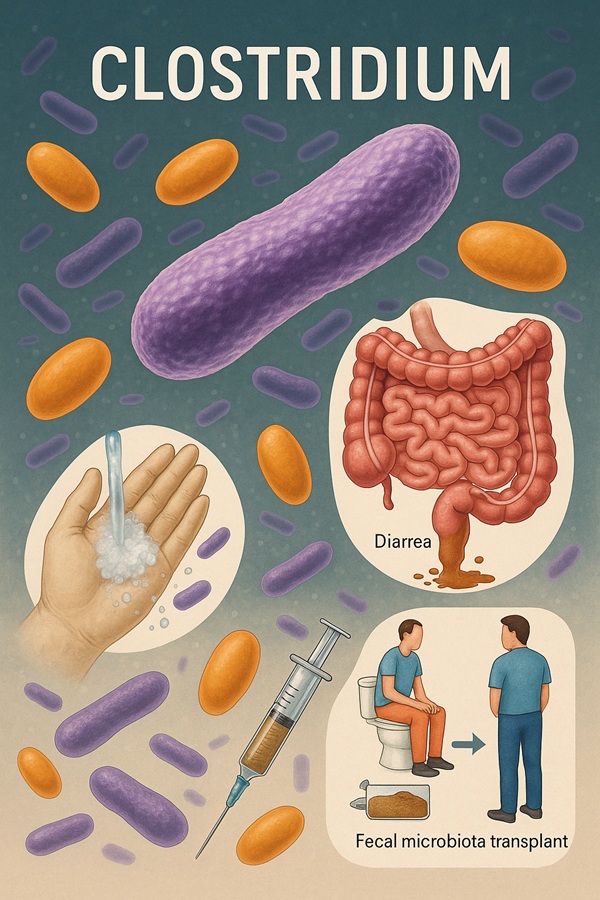
Quel est l’impact de Clostridium sur la santé publique ?
Les infections à clostridium représentent une charge importante pour les systèmes de santé. Elles allongent les durées d'hospitalisation, augmentent les coûts et exposent à des complications graves. La prévention passe par l'hygiène, l'usage raisonné des antibiotiques et la surveillance épidémiologique. En cas d'épidémie, des mesures d'isolement, de nettoyage renforcé et de suivi des cas sont indispensables.
Quels sont les traitements contre les infections à clostridium ?
Le traitement dépend de la gravité de l'infection. Pour les cas légers, l'arrêt de l'antibiotique suffit parfois. Pour les formes plus graves, des antibiotiques spécifiques sont nécessaires. Parfois, une intervention chirurgicale est requise. Dans les cas récidivants, la greffe fécale devient une option privilégiée. D'autres traitements en développement visent à utiliser des bactéries spécifiques ou des cocktails de microbiotes purifiés.
Le clostridium est une bactérie complexe, capable de provoquer des infections bénignes comme des pathologies mortelles. Sa gestion repose sur une prévention stricte, une vigilance constante dans les établissements de soins et des traitements innovants comme la greffe fécale. Mieux connaître cette bactérie, c'est mieux la combattre.
Questions fréquentes
Comment le Clostridium difficile provoque-t-il des infections dans les hôpitaux ?
Clostridium difficile est une bactérie qui peut se multiplier dans l'intestin après la prise d'antibiotiques, qui perturbent la flore intestinale normale. Lorsque cette flore est déséquilibrée, C. difficile peut libérer des toxines, entraînant des symptômes tels que diarrhée aqueuse, douleurs abdominales et fièvre. Dans les cas graves, cela peut mener à des complications sérieuses comme une colite pseudo-membraneuse.
Quelles sont les mesures de prévention pour éviter une infection à Clostridium dans les hôpitaux ?
La prévention repose principalement sur une bonne hygiène des mains, incluant l'utilisation d'eau et de savon plutôt que des gels hydroalcooliques, qui sont moins efficaces contre les spores. Le port de gants et le nettoyage régulier des surfaces avec des désinfectants adaptés sont également essentiels pour limiter la transmission.
Quels sont les risques associés à la consommation d'aliments contaminés par des Clostridium ?
La consommation d'aliments mal conservés ou mal réchauffés peut exposer à des intoxications alimentaires dues à des Clostridium comme C. perfringens. Les spores de cette bactérie peuvent survivre à la chaleur et produire des toxines dans les aliments, provoquant diarrhée et crampes, surtout chez les personnes fragiles.
En quoi consiste la greffe fécale comme traitement pour les infections à Clostridium difficile ?
La greffe fécale consiste à transférer le microbiote intestinal d'un donneur sain vers un patient souffrant de déséquilibre intestinal. Cette méthode vise à restaurer une flore bactérienne saine, ce qui aide à bloquer la prolifération de C. difficile. Elle a montré une efficacité de plus de 85 % dans le traitement des infections récidivantes.
Qui sont les personnes les plus à risque de développer des infections à Clostridium ?
Les populations les plus vulnérables incluent les personnes âgées, les patients hospitalisés, et ceux ayant reçu des antibiotiques ou une chimiothérapie. L'usage prolongé d'antibiotiques et certains médicaments comme les inhibiteurs de la pompe à protons augmentent également le risque d'infections graves liées à Clostridium.
Articles qui parlent de ce sujet









